您是否經常在清晨醒來時感到關節僵硬、腫痛,甚至影響到扭毛巾、開瓶蓋等日常瑣事?這些可能不僅僅是疲勞的信號,而是自身免疫系統疾病——類風濕關節炎的警號。這種慢性炎性疾病若不妥善處理,可導致關節變形甚至殘障。本文將為您全面解析其成因、7大典型類風濕關節炎病徵、重要的診斷類風濕關節炎指數,以及2026年最新的類風濕關節炎治療方案,助您及早應對,有效控制病情。
核心要點:
- 疾病本質:類風濕關節炎是一種自身免疫系統疾病,因免疫系統錯誤攻擊自身關節組織(特別是滑膜)而引起慢性發炎。
- 典型病徵:主要症狀包括持續超過一小時的「晨僵」、關節呈對稱性腫痛(如雙側手腕)、疲倦及低燒等。
- 診斷關鍵:診斷依賴血液測試,關鍵指數包括類風濕因子(RF)和抗環瓜氨酸肽抗體(Anti-CCP),後者具更高特異性。
- 治療目標:治療核心在於控制發炎、減輕疼痛及防止關節損壞,方案包括藥物治療(DMARDs、生物製劑)與非藥物治療(物理治療、生活調整)。
- 長期管理:此症雖無法根治,但透過及時和持續的治療,絕大多數患者能有效控制病情,維持正常生活品質。
目錄大綱
什麼是類風濕關節炎?拆解成因與高風險族群
類風濕關節炎 (Rheumatoid Arthritis, RA) 是一種影響深遠的慢性疾病,其根源並非關節勞損,而是源於身體內部防禦系統的「叛變」。要有效應對,首先需理解其核心成因。
自身免疫系統失調:為何身體會攻擊自己的關節?
在正常情況下,人體的免疫系統是抵禦外來細菌和病毒的忠誠衛士。然而,對於類風濕關節炎患者而言,這個系統出現了混亂。免疫細胞錯誤地將關節內的健康組織,特別是包裹在關節周圍起潤滑作用的「滑膜」(Synovium),識別為敵人並發動持續攻擊。
這個攻擊過程會引發一系列連鎖反應:
- 滑膜發炎增生:被攻擊的滑膜會發炎、腫脹並不斷增厚,形成稱為「血管翳」(Pannus) 的異常組織。
- 侵蝕關節結構:血管翳會逐步侵蝕關節內的軟骨和骨骼,如同在內部進行緩慢的破壞。
- 關節變形與功能喪失:長此以往,關節間隙會變窄,韌帶和肌腱被削弱,最終導致關節畸形、活動能力嚴重受限。
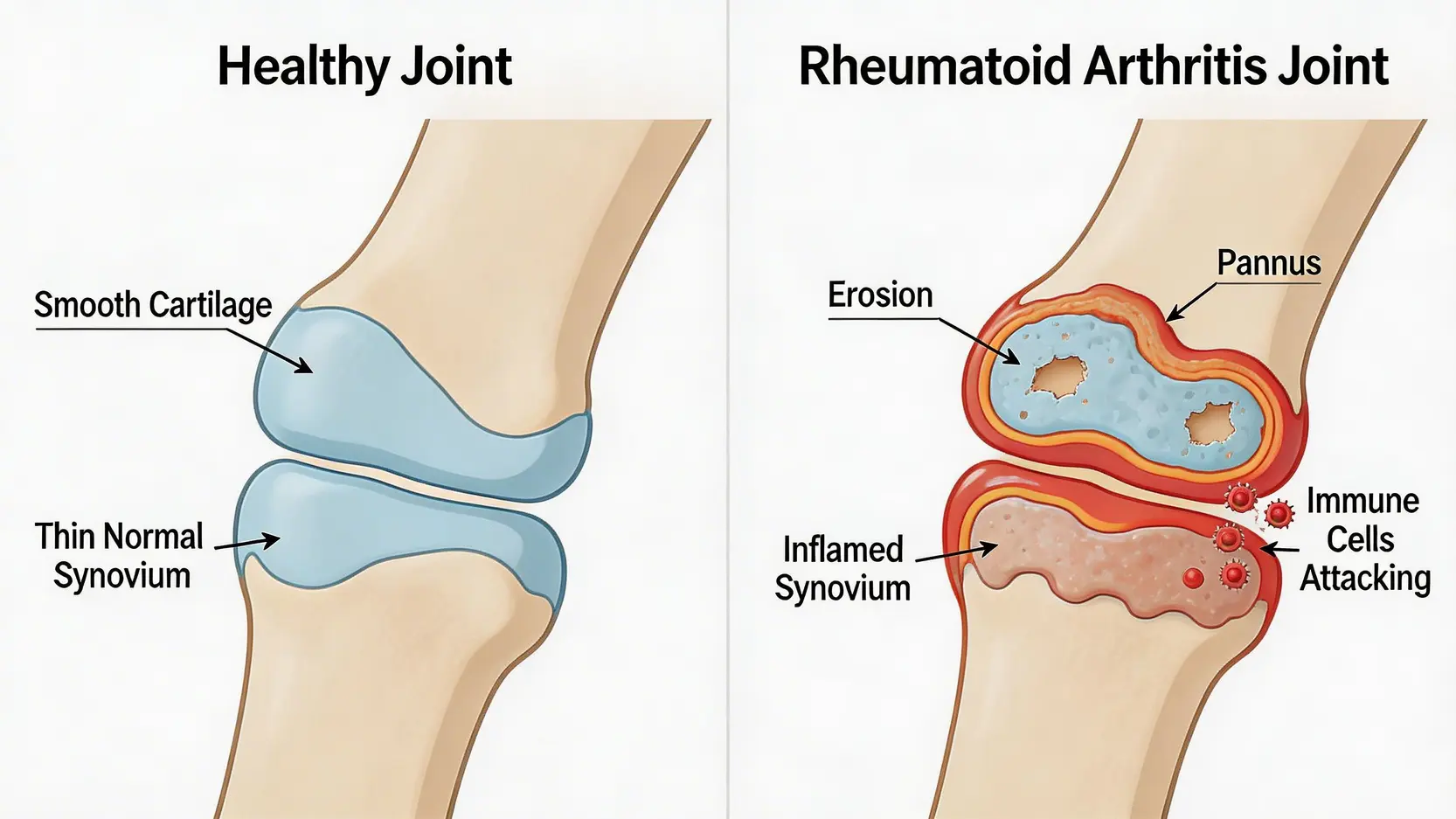
這個過程解釋了為何類風濕關節炎不僅帶來疼痛,更會造成不可逆的結構性損害。
哪些人更容易患上?遺傳、性別與環境因素分析
雖然確切的觸發原因尚在研究中,但醫學界已識別出數個顯著增加患病風險的因素。這並非單一原因所致,而是多種因素相互作用的結果。
🧬 遺傳因素
家族病史是重要的風險指標。若直系親屬(如父母、兄弟姊妹)患有此症,個人的患病風險會相對提高。特定的人類白血球抗原基因(如HLA-DR4)被證實與類風濕關節炎有密切關聯。
♀️ 性別與荷爾蒙
女性的患病機率是男性的2至3倍,發病高峰期通常在30至50歲之間。學者推測這可能與雌激素等荷爾蒙的波動有關,但具體機制仍在探索中。
🚬 環境觸發因素
環境因素被視為引爆遺傳傾向的「火藥」。吸煙是目前最明確的環境風險因素,它不僅增加患病風險,還可能加重病情及降低治療效果。此外,某些病毒或細菌感染,甚至牙周病,亦被懷疑可能誘發免疫系統的異常反應。
識別早期警號:類風濕關節炎的7大典型病徵
及早識別類風濕關節炎病徵是成功控制病情的關鍵第一步。其症狀不僅限於關節,更可能影響全身。若您發現以下任何警號,特別是多項同時出現,應盡快尋求專業醫療意見。
關節症狀:晨僵、對稱性腫痛與活動受限
關節症狀是類風濕關節炎最核心的表現,通常具有以下幾個獨特特徵:
- prolonged morning stiffness (晨僵):這是最具代表性的症狀之一。患者在早上起床後,關節會感到明顯僵硬和「黏住」的感覺,活動困難,這種狀態通常會持續超過60分鐘才能逐漸緩解。這與一般肌肉疲勞或退化性關節炎的短暫晨僵(通常少於30分鐘)截然不同。
- 對稱性關節炎 (Symmetrical Arthritis):病徵通常會同時影響身體兩側的相同關節。例如,如果右手手腕發炎,左手手腕也很大機會出現同樣問題。最常受影響的部位是手、手腕、足部的小關節。
- 關節腫脹、疼痛與發熱:受影響的關節會因發炎而出現紅、腫、熱、痛的現象。觸摸時能感到溫熱,按壓時有痛感,即使在休息狀態下也可能感到疼痛。
- 關節活動度下降:隨著病情發展,關節的靈活性會下降,做出簡單的動作如握拳、寫字或扣鈕扣都可能變得困難。
全身性症狀:疲倦、低燒與體重下降的隱藏信息
由於類風濕關節炎是全身性的免疫系統疾病,其影響遠不止關節。許多患者在關節問題變得嚴重之前,已會經歷一些非特異性的全身症狀,這些往往是身體發出的早期預警:
- 極度疲倦 (Fatigue):患者可能會感到一種無法透過休息來恢復的深層疲憊感,嚴重影響精神狀態和日常生活。
- 反覆低燒 (Low-grade Fever):體溫可能輕微升高,通常在37.5°C至38°C之間,這是慢性發炎的典型表現。
- 食慾不振與體重下降:持續的炎性反應會影響新陳代謝和食慾,導致不明原因的體重減輕。
- 類風濕結節 (Rheumatoid Nodules):約有20-30%的患者,會在關節受壓處(如手肘、手指關節背面)的皮下出現不痛的硬塊,稱為類風濕結節。
若關節腫痛持續超過六星期,並伴隨上述任何一項全身性症狀,切勿掉以輕心,應立即諮詢風濕科專科醫生進行詳細檢查。
如何診斷?詳解類風濕關節炎關鍵指數
單憑症狀難以完全確診類風濕關節炎,必須結合詳細的臨床評估和一系列實驗室檢查找出客觀證據。了解各項類風濕關節炎指數的意義,有助於您更好地與醫生溝通病情。
血液檢查:類風濕因子(RF)與CCP抗體代表什麼?
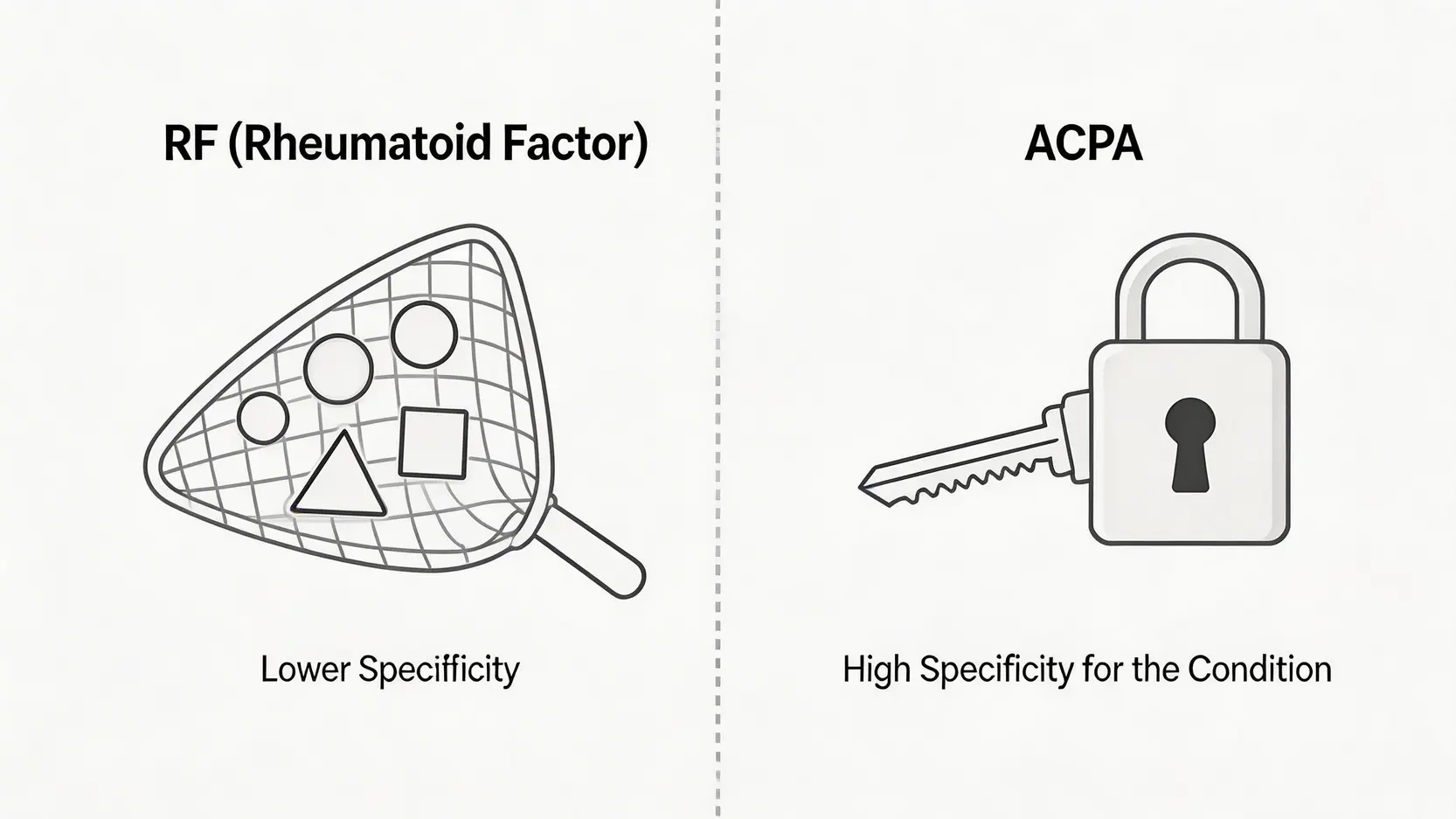
血液中的特定抗體是診斷類風濕關節炎的重要依據。醫生通常會檢測以下兩種關鍵抗體:
| 血液指標 | 代表意義 | 臨床注意事項 |
|---|---|---|
| 類風濕因子 (Rheumatoid Factor, RF) | 這是一種針對身體自身抗體 (IgG) 的抗體。約70-80%的類風濕關節炎患者的RF檢測結果會呈陽性。 | 特異性較低。RF陽性也可能出現在其他自體免疫疾病(如乾燥綜合症)或感染性疾病中,甚至部分健康長者也可能呈陽性。因此,單靠RF陽性並不能確診。 |
| 抗環瓜氨酸肽抗體 (Anti-CCP / ACPA) | 這是一種近年來應用更廣泛的指標,特異性極高。超過95%的Anti-CCP陽性個案最終會被確診為類風濕關節炎。 | 高度特異性,是早期診斷和預測病情的關鍵指標。即使在症狀出現前數年,Anti-CCP也可能已存在於血液中,有助於預測病情可能較為嚴重,需要更積極的治療。 |
簡單來說,如果您的Anti-CCP抗體呈陽性,患上類風濕關節炎的可能性就非常高。若RF和Anti-CCP兩者皆為陽性,則診斷的確定性更高。
發炎指數解讀:CRP、ESR與DAS28評分的重要性
除了特定的自身抗體,醫生還會透過監測全身的發炎水平來評估病情的活躍程度和治療反應。
- C反應蛋白 (CRP) 和 紅血球沉降率 (ESR):這兩者都是非特異性的發炎指標。當身體存在急性或慢性發炎時,它們的數值便會升高。在類風濕關節炎的診斷和監測中,醫生會定期檢測CRP和ESR的水平,以評估病情的活躍度。當治療有效時,這些指數會隨之下降。
- DAS28 疾病活動度評分:這並非單一的血液指數,而是一個綜合評估工具,廣泛用於風濕科臨床實踐。醫生會結合以下四項數據計算出一個分數:
- 檢查28個特定關節的壓痛數目
- 檢查28個特定關節的腫脹數目
- 血液中的發炎指數 (ESR或CRP)
- 患者對自身病情的整體評分 (0-100分)
DAS28分數能客觀地量化病情,分數越高代表病情越活躍。醫生會以此作為調整類風濕關節炎治療方案的重要參考,治療目標是讓DAS28分數降至緩解或低度活躍水平。
全方位控制病情:類風濕關節炎的治療方案
目前的類風濕關節炎治療目標是「達標治療」(Treat-to-Target),即盡快將病情控制在「臨床緩解」或「低疾病活動度」的狀態,以防止關節繼續受損。治療方案是個人化的,醫生會根據您的病情嚴重程度、病徵、身體狀況及個人意願,制訂結合藥物與非藥物的綜合治療計劃。
藥物治療:由傳統DMARDs到生物製劑的選擇
藥物是控制類風濕關節炎的核心。不同藥物作用機制各異,常用藥物可分為以下幾類:
| 藥物類別 | 常用藥物示例 | 主要作用與特點 | 注意事項 |
|---|---|---|---|
| 改善病情抗風濕藥 (DMARDs) | 甲氨蝶呤 (Methotrexate)、柳氮磺胺吡啶 (Sulfasalazine)、來氟米特 (Leflunomide) | 作為治療的基石,能從根本上抑制免疫系統的過度活躍,減緩病情惡化和關節破壞。起效較慢,通常需數星期至數月。 | 需定期監測肝功能和血細胞計數。甲氨蝶呤是目前最常用的一線藥物。 |
| 生物製劑 (Biologics) | 腫瘤壞死因子(TNF)抑制劑、白細胞介素(IL-6)抑制劑等 | 針對性地阻斷免疫系統中特定的發炎因子,像精準導彈一樣打擊發炎源頭。適用於傳統DMARDs療效不佳或病情嚴重者。 | 費用較高昂,會增加感染風險,使用前需進行肺結核等篩查。長期治療的費用可能對患者構成一定經濟壓力,因此了解危疾保險的保障範圍尤為重要。 |
| 標靶藥物 (JAK抑制劑) | 托法替尼 (Tofacitinib)、巴瑞克替尼 (Baricitinib) | 小分子口服藥,能抑制細胞內傳遞發炎信號的JAK酶,從而控制發炎。療效迅速,為對生物製劑反應不佳者提供新選擇。 | 與生物製劑有類似的感染風險,亦需注意心血管及血栓風險。 |
| 輔助藥物 | 非類固醇消炎藥 (NSAIDs)、類固醇 | 快速消炎止痛,用於治療初期或病情急性發作時,以迅速控制症狀。 | 僅作短期或過渡性使用,長期服用類固醇有顯著副作用(如骨質疏鬆、高血壓)。 |
非藥物治療:物理治療、職業治療與生活調整
除了藥物,積極的非藥物治療對於維持關節功能、提升生活品質同樣不可或缺。多方位的配合才能達到最佳的治療效果。
🏃 物理治療
物理治療師會為您設計個人化的運動方案,包括伸展運動以保持關節靈活性,以及強化運動以增強關節周邊肌肉力量,從而穩定和保護關節。在急性發炎期,亦會使用冷敷、熱敷等方法幫助消腫止痛。
🛠️ 職業治療
職業治療師專注於改善您的日常生活能力。他們會評估您在工作、家居及自我照顧方面遇到的困難,並提供關節保護技巧、建議使用輔助工具(如加粗筆桿、開瓶器),以及改造家居環境,讓生活更輕鬆。
🧘 生活方式調整
適度的帶氧運動如游泳、太極、散步等,有助於增強心肺功能和整體健康,而不會對關節造成過大壓力。同時,學習壓力管理技巧、確保充足睡眠和維持均衡飲食,對控制病情亦有正面影響。如需更多病友支援及專業資訊,可參考香港風濕病基金會等機構的資源。
類風濕關節炎可以根治嗎?
這是許多患者最關心的問題。坦白說,以目前的醫療水平,類風濕關節炎尚無法被根治。它是一種慢性疾病,如同高血壓或糖尿病一樣,需要長期管理和監測。然而,這並不代表前景黯淡。隨著醫療進步,特別是生物製劑和標靶藥物的出現,治療的目標已從單純的紓緩症狀,提升至追求「臨床緩解」(Clinical Remission)。臨床緩解意味著疾病的徵狀和體徵幾乎完全消失,發炎指數回復正常,患者可以像正常人一樣生活和工作。透過及時診斷和持續有效的治療,大部分患者都能達到這個理想狀態。
飲食上有什麼需要注意或戒口?
目前沒有科學證據顯示某種特定飲食能治愈類風濕關節炎,但均衡且具抗炎特性的飲食模式,對輔助控制病情有正面幫助。建議採取以下原則:
- 多攝取抗炎食物:增加富含Omega-3脂肪酸的食物,如三文魚、鯖魚、核桃和亞麻籽。多吃色彩繽紛的蔬菜水果,它們富含抗氧化物,有助於抵抗炎性反應。
- 選擇健康脂肪:使用橄欖油、牛油果油等單元不飽和脂肪。
- 限制促炎食物:減少攝取油炸食品、加工肉類、高糖份飲品和精製碳水化合物(如白麵包、糕點),這些食物可能會加劇身體的發炎反應。
- 確保鈣質與維他命D:由於類風濕關節炎本身及某些治療藥物(如類固醇)會增加骨質疏鬆的風險,確保足夠的鈣質和維他命D攝取至關重要。
總括而言,特定的「戒口」清單並不存在,關鍵是建立一個健康、均衡、抗炎的整體飲食習慣。
類風濕關節炎與退化性關節炎有何分別?
這兩者是導致關節疼痛最常見的原因,但其性質、成因和治療方向截然不同,清晰區分非常重要。不少人會將兩者混淆,耽誤了黃金治療時機。
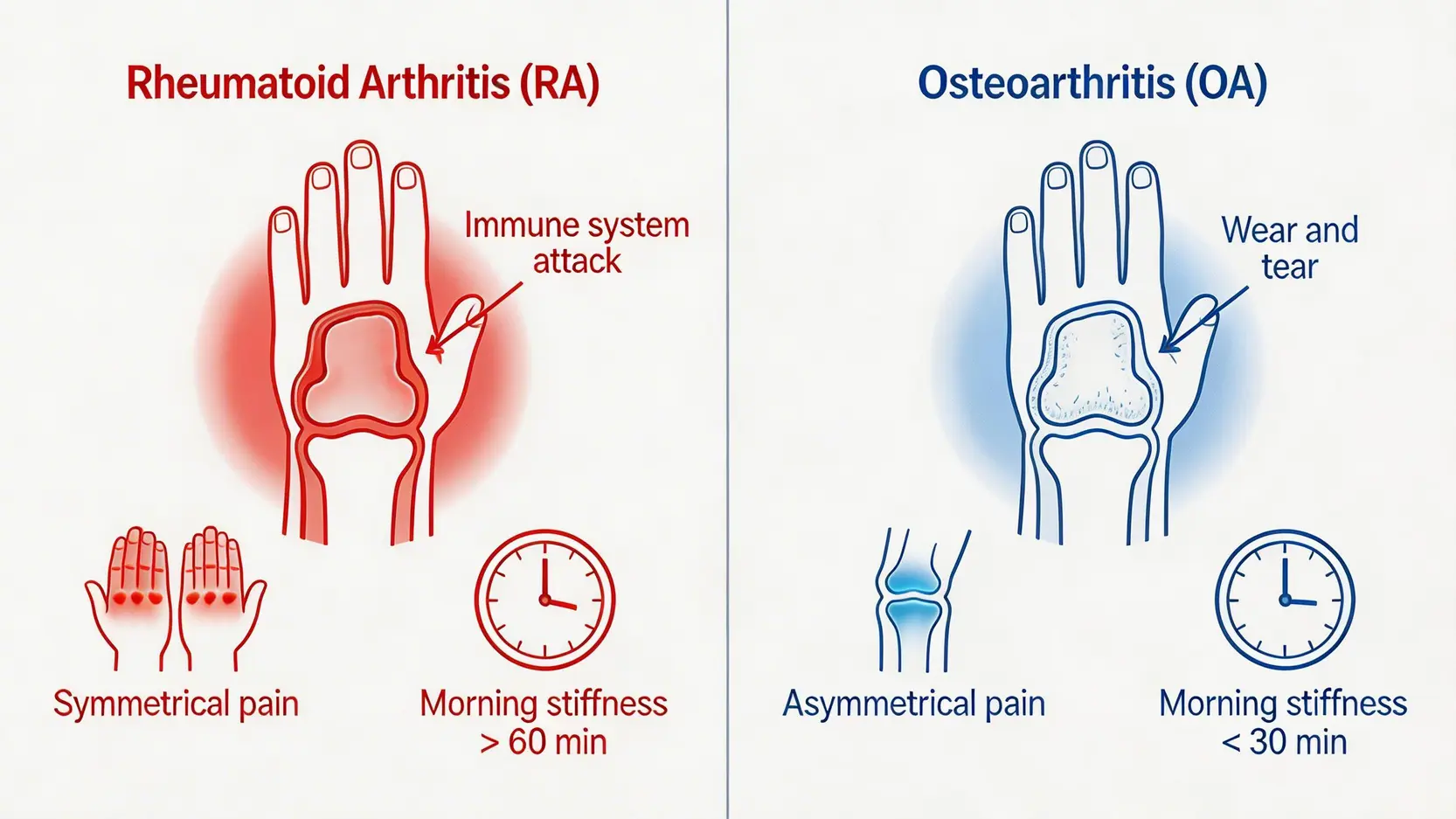
| 特徵 | 類風濕關節炎 (RA) | 退化性關節炎 (OA) |
|---|---|---|
| 病因 | 自身免疫系統失調,攻擊關節 | 關節軟骨長期磨損、退化所致 |
| 發病年齡 | 可發生於任何年齡,高峰期為30-50歲 | 通常發生於50歲以上的中老年人 |
| 受影響關節 | 通常呈對稱性,影響身體兩側相同關節(如雙手腕、雙膝) | 通常為非對稱性,多見於負重關節(如單側膝蓋、髖關節) |
| 晨僵時間 | 長(通常 > 60分鐘) | 短(通常 < 30分鐘),活動後可緩解 |
| 症狀特點 | 關節紅、腫、熱、痛,休息時也可能痛 | 關節疼痛主要在活動後加劇,休息後好轉,較少出現紅腫發熱 |
| 全身性症狀 | 常見,如疲倦、低燒、體重下降 | 罕見,症狀局限於關節本身 |
| 相關資訊 | 深入了解類風濕關節炎的診斷指標 | 退化性關節炎治療與護理全攻略 |
總結
總結來說,類風濕關節炎是一種需要長期管理的慢性自身免疫系統疾病。雖然無法徹底根治,但絕非不治之症。透過正確認識其早期病徵、理解關鍵的診斷指數,並與風濕科專科醫生緊密合作,根據病情選擇最合適的治療方案——無論是傳統的DMARDs,還是先進的生物製劑或標靶藥物——患者絕對可以有效控制病情,避免關節損壞,並維持積極、正常的生活品質。若您或您的家人出現疑似症狀,請務必摒棄「忍一忍」或誤信坊間偏方的想法,及早尋求專業診斷是守護關節健康的第一步。
*本文內容僅代表作者個人觀點,僅供參考,不構成任何專業建議。